Patiënten die een maagverkleiningsoperatie ondergaan, kunnen in steeds meer gevallen nog dezelfde dag naar huis. Dat is te danken aan onderzoek van Lisa van Ede, die in april promoveerde aan de TU/e. Haar onderzoek toont aan dat dagbehandeling met thuismonitoring bij zo’n ingreep net zo veilig is als een overnachting in het ziekenhuis. Dankzij het onderzoek is het op dezelfde dag naar huis gaan inmiddels mogelijk voor een groot deel van die patiënten. Bovendien zijn de patiënten tevreden over de aanpak en zorgt thuismonitoring in totaal voor een halvering van de opname-nachten.
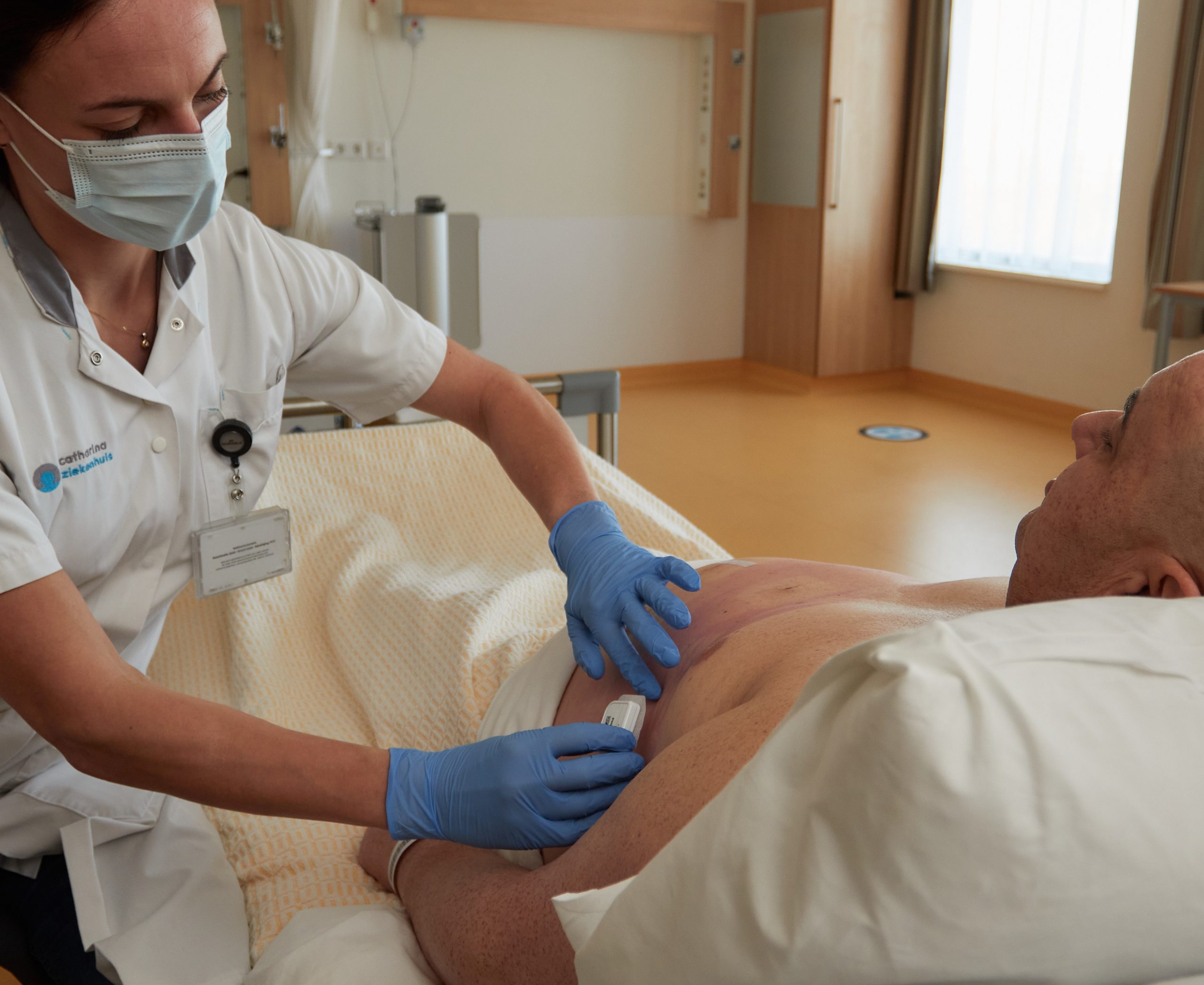
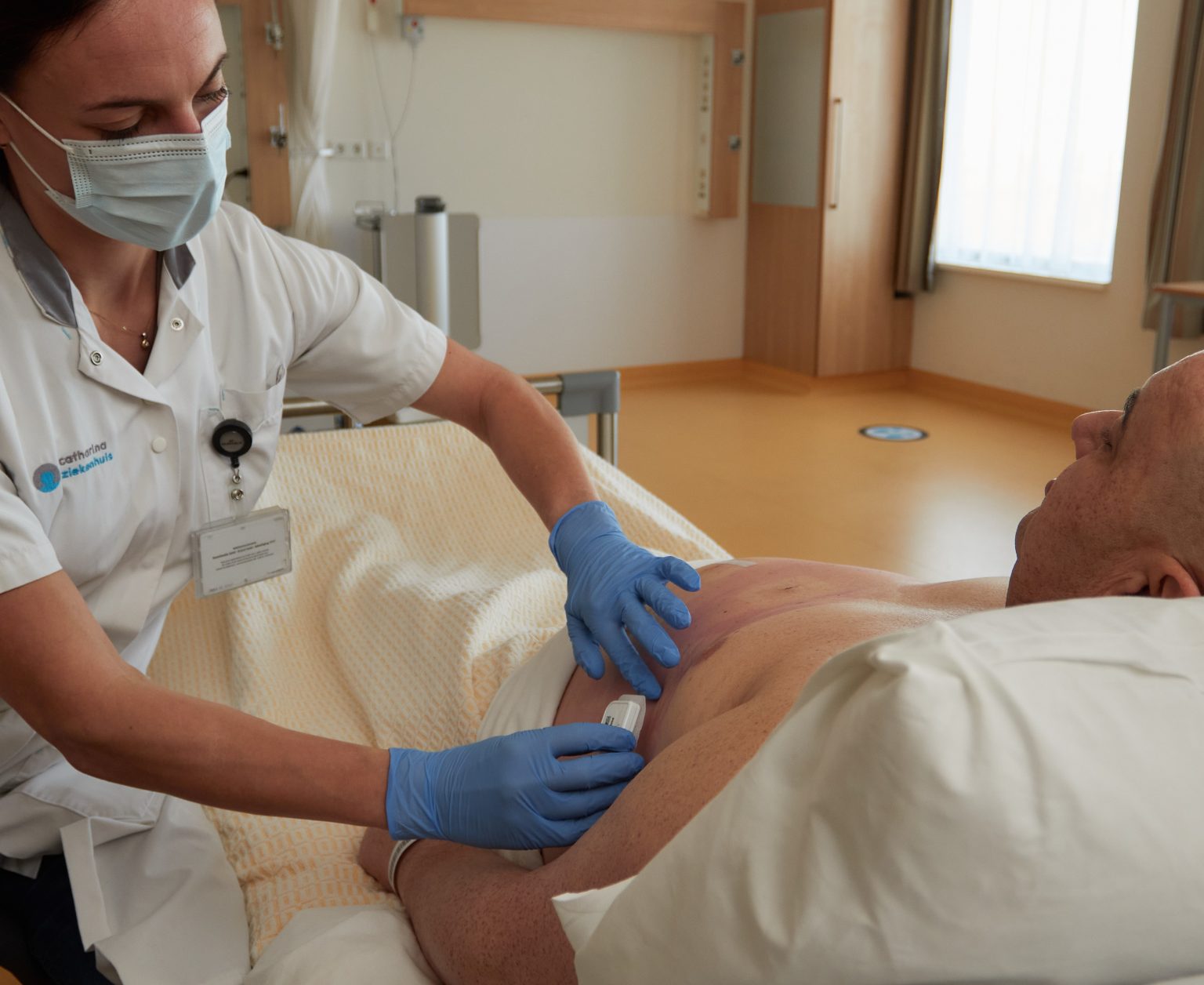
Bij een maagverkleining (zoals een gastric bypass of sleeve) was het lange tijd gebruikelijk om na de operatie minimaal één nacht in het ziekenhuis te blijven. Maar dat is nu niet altijd meer nodig. Dankzij een zogenoemde “slimme pleister” – een klein apparaatje genaamd Healthdot dat hartslag, ademhaling en beweging op afstand registreert – kunnen patiënten veilig naar huis en toch goed gemonitord worden. De pleister kan ondersteund worden door een alarmeringssysteem dat waarschuwt bij afwijkende waarden.
“De wens om sneller naar huis te mogen was er bij patiënten en zorgverleners al langere tijd”, zegt Van Ede. “Maar artsen en onderzoekers bleven terughoudend met grootschalig implementeren omdat ze toch huiverig waren voor het missen van complicaties, of dat nu terecht was of niet.” Het onderzoek van Van Ede laat zien dat die zorgen ongegrond zijn als er goede monitoring en ondersteuning op afstand is.
Zelf kiezen, goed herstellen
In haar proefschrift evalueerde Van Ede veiligheid, patiënttevredenheid én klinische bruikbaarheid van monitoring op afstand. Patiënten mochten kiezen: blijven of naar huis. Het bleek dat ontslag op dezelfde dag goed werd ontvangen. Patiënten voelden zich veilig en herstelden prettig thuis, zonder meer complicaties of extra zorgvraag.
Wat de slimme pleister, die samen met Philips ontwikkeld is, uniek maakt, is dat het continu data verzamelt. Hiermee werden de zorgverleners in het onderzoek ondersteund bij het beoordelen van patiënten en bij het maken van beslissingen. “Dat kan niet alleen de patiënten maar ook de zorgverleners meer vertrouwen geven”, zegt Van Ede.
De gemeten waarden gaven de onderzoekers veel nieuwe informatie over het herstelproces van de patiënten. “Die informatie kan worden gebruikt voor de verdere ontwikkelingen op het gebied van telemonitoring van patiënten bij andere operaties dan maagverkleiningen.”
De resultaten zijn inmiddels zó overtuigend, dat dagbehandeling met de Healthdot nu standaardzorg is geworden voor ongeveer de helft van de bariatrische patiënten in het ziekenhuis. Alleen wie later op de dag wordt geopereerd, of zelf graag een nacht in het ziekenhuis wil blijven, gaat niet op dezelfde dag naar huis.
En dat scheelt veel: uit de onderzoeksresultaten blijkt dat het aantal opnamenachten gehalveerd is. In tijden van druk op ziekenhuisbedden, personeelstekort en stijgende zorgkosten is dat een flinke stap vooruit. “Bovendien is het voor patiënten veel prettiger en beter om thuis te herstellen dan in een ziekenhuisbed.”
Meer dan BMI: nieuwe manier om risico’s in te schatten
Naast de postoperatieve zorg keek Van Ede ook kritisch naar de manier waarop risico’s vóór de operatie worden beoordeeld. Jarenlang was de Body Mass Index (BMI) dé maatstaf die richting gaf aan het risico op gezondheidsproblemen of complicaties na een operatie. Maar Van Ede stelt kritische vragen bij deze benadering. “BMI is een statisch getal, terwijl ontwikkelen van chronische ziekten vaak een dynamisch proces is”, legt ze uit. In haar onderzoek keek ze daarom naar alternatieven om het risico van obesitas beter in beeld te brengen.
Ze ontwikkelde de Obesity Exposure Score (OBES), een methode die niet alleen naar de hoogte van het gewicht kijkt, maar ook naar hoe lang iemand al ernstig overgewicht heeft. “We zagen dat patiënten die een hogere OBES-score hadden, vaker de diagnose hartinfarct, boezemfibrilleren, hartfalen of nierproblemen hadden. Deze bevindingen ondersteunen het idee dat er in de ontwikkeling van toekomstige gezondheidsproblemen en de beoordeling van operatierisico’s meer factoren een rol spelen dan alleen de hoogte van het gewicht.”
Dit maakt volgens Van Ede dat deze score niet alleen interessant is in het ziekenhuis, maar bijvoorbeeld ook in een huisartsenpraktijk. “Het kan de bewustwording van gezondheidsrisico’s als gevolg van obesitas versterken. Zo zouden huisartsen hun patiënten al in een eerder stadium extra kunnen motiveren om aan een leefstijltraject te beginnen, of juist eerder door te verwijzen naar het ziekenhuis. Daarmee kun je op termijn veel gezondheidsproblemen voorkomen.”
De zorg van morgen
Van Ede’s onderzoek laat zien hoe technologie, slimme analyse en patiëntgerichte keuzes samenkomen in moderne zorg. “Dit onderzoek is nu uitgevoerd bij obesitaspatiënten die een maagverkleinende operatie ondergaan, maar het kan ook een blauwdruk zijn voor andere (bariatrische) operaties waarbij kortere opnames mogelijk zijn.”